Эритроцитурия — дословно означает «эритроциты в моче». Термин аналогичен «гематурии» (кровь в моче), который более распространен в медицинской среде. Симптом считается очень важным в практической деятельности врачей разных специальностей. Причины могут скрываться необязательно в патологии мочевыделительных органов.
 Современная диагностика старается не только выявить клетки крови в моче, но и установить, откуда они. Это указывает на поражение конкретного органа. Поэтому проводится изучение как количества, так и качественных свойств эритроцитов по их биохимическому составу.
Современная диагностика старается не только выявить клетки крови в моче, но и установить, откуда они. Это указывает на поражение конкретного органа. Поэтому проводится изучение как количества, так и качественных свойств эритроцитов по их биохимическому составу.
Что считать эритроцитурией?
Подсчитано, что за сутки у здорового человека переходит в мочу около 2 млн эритроцитов. В клинике определение проводится по количеству в поле зрения микроскопа.
Оценка нормативов разными специалистами немного отличается, но большинством принято за норму считать;
- у женщин – до трех эритроцитов;
- у мужчин – 0–1.
У детей уровень клеток зависит от возраста. Организм новорожденного человека проделывает громадную работу по переходу кроветворения с материнского на собственное. Те эритроциты, которые остались со времени внутриутробной жизни, уничтожаются.
Следует учитывать, что полная активация фильтрационной функции почек происходит в 2–3 года. Поэтому у малыша 12-месячного возраста за норму считается до 5 клеток в поле зрения.
После трех лет у здорового ребенка устанавливаются общепринятые показатели:
- для девочек – 0–3;
- мальчиков – не более одного в поле зрения.
В анализе возможна оценка такого количества, как «единичные».
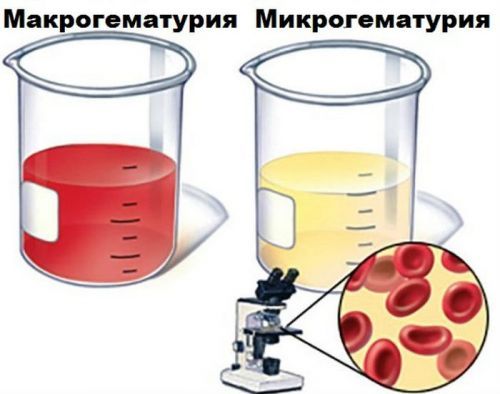
Микро- и макрогематурия, отличия
Количественный признак эритроцитурии характеризуется, как:
- микрогематурия – при этом пациент не замечает изменений цвета мочи, он остается соломенно-желтым, но при микроскопии лаборант видит число эритроцитов в поле зрения, превышающее установленные нормы, обычно выявляют при профилактическом обследовании или при обращении, по мнению пациентов, не связанном с болезнями почек;
- макрогематурия – эритроциты покрывают все поле зрения, их насчитывается 100 и более, цвет мочи становится красно-бурым, пациенты сами видят необычные перемены, иногда на унитазе появляются сгустки крови.
Красноватые оттенки возникают:
- при употреблении в пищу свеклы;
- приеме значительной дозы лекарств, содержащих Аспирин и Анальгин;
- при проведении курса лечения Цианкобаламином (витамином В12).
Как эритроциты попадают в мочу?
Наличие эритроцитов в моче всегда настораживает врача и заставляет предполагать патологические изменения. Это связано с тем, что они постоянно находятся в сосудистом русле. Моча необычное для клеток место обитания.
Самые многочисленные кровяные клетки растут в костном мозге, позвоночнике, костях черепа, в ребрах. У малышей грудничкового возраста имеется дополнительный источник – трубчатые кости конечностей. Почти 90% массы клетки занимает гемоглобин – сложное биохимическое соединение белка с железом. В связи с крупными размерами, эритроциты не могут пройти сквозь мембрану почечных клубочков, если она не разрушена.
Для защиты от смешивания крови с мочой в организме созданы физиологические барьеры.
К ним относятся:
- довольно плотная и эластичная сосудистая стенка;
- прочная фиброзная капсула почки;
- базальная мембрана почечных клубочков с избирательной проницаемостью;
- эпителиальный и мышечный слои в нижних мочевыделительных путях (мочевом пузыре, мочеточниках, уретре).
 Физиологическая или временная (транзиторная) гематурия возможна при повышенном давлении в приводящих капиллярах клубочков, оно проталкивает эритроциты сквозь базальную мембрану
Физиологическая или временная (транзиторная) гематурия возможна при повышенном давлении в приводящих капиллярах клубочков, оно проталкивает эритроциты сквозь базальную мембрануПатологическими механизмами эритроцитурии могут быть следующие нарушения:
- усиление проницаемости стенки сосудов, поставляющих кровь в органы мочевыделения, это возможно в результате местной воспалительной реакции, травматического повреждения, распада опухоли;
- разрушение базальной мембраны почечных гломерул при нефритах разной этиологии, токсическом воздействии ядовитых веществ, некоторых лекарственных средств;
- при общем застое в венах малого таза (флебиты, растущая матка при беременности, механическое сдавливание опухолью или гидронефрозом почки).
Причины эритроцитурии можно рассматривать с точки зрения нарушения механизмов защиты и развития конкретной патологии. Классификация патологических причин предусматривает разделение по виду и уровню поражения на внепочечные и почечные.
Когда возникают физиологические причины?
Причиной попадания эритроцитов из сосудов в мочу могут быть реакции на физиологические процессы. При этом эритроцитурию характеризуют, как микрогематурию. Никогда не бывает макронарушений с видимым кровотечением. Физиологическая микрогематурия всегда исчезает самостоятельно после окончания действия вызвавшего ее фактора.
Умеренное повышение эритроцитов в моче обнаруживают:
- в связи с длительным воздействием ультрафиолетовых лучей, перегреванием на солнце, после «солнечного удара»;
- на фоне злоупотребления алкоголем, даже однократного;
- при переедании тяжелых мясных, жареных, острых и соленых блюд;
- после распаривания в бане;
- у спортсменов при усиленных тренировках, у военнослужащих «маршевая» гематурия;
- после подъема тяжестей, выполнения тяжелой работы;
- у людей, часто подвергающихся стрессовым реакциям и напряженным жизненным ситуациям.
 Наиболее чувствительны к перечисленным факторам дети. Сочетание приводит к еще более сложным условиям и срывает механизмы адаптации. Наблюдение в течение нескольких лет за мужчинами с ранее выявленной эритроцитурией после длительного марш-броска показали отсутствие появления патологии почек.
Наиболее чувствительны к перечисленным факторам дети. Сочетание приводит к еще более сложным условиям и срывает механизмы адаптации. Наблюдение в течение нескольких лет за мужчинами с ранее выявленной эритроцитурией после длительного марш-броска показали отсутствие появления патологии почек.
Людям с физиологической гематурией необходимо контролировать анализ мочи, провести полное обследование. Известно, что при патологической подвижности почки тоже возможна временная гематурия. Она связана с вертикальным положением тела, исчезает в положении лежа. От физиологических причин следует отличать нарушения, возникающие при сборе мочи на анализ. Если назначено исследование мочи, то следует исключить все перечисленные факторы воздействия за 2–3 дня до сбора.
Необходимое гигиеническое подмывание исключает влияние кровоточивого геморроя, трещин прямой кишки. Несоблюдение условий приводит к ложным данным и создает повод для назначения повторного исследования.
Внепочечная эритроцитурия (гематурия)
В группу внепочечных нарушений включается любая патология с гематурией, не связанная с непосредственным поражением ткани почек. Это могут быть как болезни мочевыделительных органов, так и заболевания сердца, крови, сосудов.
Из патологии мочевыделительных органов гематурией чаще всего сопровождаются:
- опухоли мочевого пузыря – рак этой локализации чаще всего встречается у пожилых мужчин;
- аденокарцинома предстательной железы – у молодых и мужчин среднего возраста;
- травматическое повреждение мочеточников, пузыря, уретры при переломах таза, ушибах;
- мочекаменная болезнь – отхождение камней вызывает повреждение сосудов слизистой оболочки мочеточников;
- туберкулез мочевого пузыря.
 Гематурия возникает вследствие поражения других органов и сосудов. Этот механизм сопровождает:
Гематурия возникает вследствие поражения других органов и сосудов. Этот механизм сопровождает:
- болезни крови с нарушением свертываемости (гемофилия, тромбоцитопении);
- васкулиты и диатезы (геморрагический капилляротоксикоз);
- декомпенсацию сердечной деятельности при пороках, болезнях миокарда, способствующую застою в венах малого таза;
- болезни простаты у мужчин, эрозию шейки матки, маточные кровотечения при фибромиоме у женщин;
- инфекционные лихорадки с высокой температурой тела;
- гипертензию любого генеза;
- отрицательные свойства лекарственных препаратов при лечении сульфаниламидами, антикоагулянтами, большими дозами витамина С, Уротропином, при передозировке, индивидуальной повышенной чувствительности, неправильном сочетании в комбинациях, усиливающих воздействие.
Почечная эритроцитурия (гематурия)
Механизмы почечной гематурии связаны с воздействием на структуры органа.
К ним относятся:
- разрушение базальной мембраны клубочков — мембрана поражается при инфекционном, аутоиммунном нефрите, гломерулонефрите, как последствие воспаления паренхимы при интерстициальном нефрите, в результате сдавливания при амилоидозе почки, в конечной стадии пиелонефрита;
- локальное разрушение мембраны вызывают геморрагические лихорадки, диатезы, болезни крови;
- токсическое действие на канальцы и интерстициальную ткань ядов при отравлениях, приеме медикаментов (Гепарин, Циклофосфамид, Варфарин);
- механическое сдавливание при поликистозе почки, гидронефрозе;
- усиление общей внутрисосудистой свертываемости на фоне антифосфолипидного и ДВС-синдромов;
- некроз ткани паренхимы с гематурией развивается при серповидно-клеточной анемии, тромбозе почечных вен, инфаркте почки, злокачественной гипертензии.
Механизм деструкции аппарата клубочков служит основой наследуемых заболеваний с мутациями хромосомного аппарата.
К ним относятся редко диагностируемые патологии:
- болезнь Фабри;
- синдром Гудпасчера;
- эссенциальная и HCV-ассоциированная смешанная криоглобулинемия;
- IgA-нефропатия.
Практические врачи в работе придерживаются более простой классификации причин гематурии, согласно которой их делят:
- на преренальные – возникают без связи с какой-либо патологией почек (инфекционные болезни, отравления, сепсис, заболевания крови, сердца, травмы);
- ренальные (почечные) – всегда связаны с первичным поражением почек (все нефриты, травматическое повреждение почек);
- постренальные – определяются деструктивными процессами в путях мочевыделения (мочекаменная болезнь, опухоль мочевого пузыря, циститы, аномалии мочеточников).
Виды эритроцитурии по клиническому течению
При наблюдении за пациентами выделяют следующие виды гематурии.
По длительности течения:
- стойкую (постоянную) – если сохраняется в нескольких анализах, проведенных через промежутки времени;
- рецидивирующую – эритроциты в моче то отсутствуют, то возникают снова.
 В зависимости от сочетания с другими изменениями в моче:
В зависимости от сочетания с другими изменениями в моче:
- изолированную – если другие составляющие осадка в пределах нормы;
- комбинацию с протеинурией – если в анализе, кроме эритроцитов, повышен белок.
По клиническому течению различают макрогематурию:
- бессимптомную (безболевую) – проявляется внезапно сгустками крови на унитазе, волнение пациентов вполне обосновано, поскольку необходимо в срочном порядке обследоваться для исключения опухоли почки или мочевого пузыря;
- с формированием крупных бесформенных сгустков на фоне задержки мочеиспускания – возможно при источнике кровотечения в мочевом пузыре;
- со сгустками червеобразной формы – указывает на формирование в мочеточниках слепков, источником кровотечения чаще являются почка или лоханка при камнях в почке, поликистозе, возникает после приступа почечной колики.
Количественная и качественная оценка
В диагностике важно точно зафиксировать минимальное повышение эритроцитов даже при микрогематурии. Для этого используют методики Нечипоренко и Амбурже. В них изучается количество эритроцитов в мл мочи, одновременно проверяется содержание лейкоцитов и цилиндров. Для оценки используют показатель нормы до 1000 клеток/мл.
Микроскопическая картина нормальных эритроцитов отличается округлыми контурами со втянутой внутрь серединкой. Размеры клеток меньше крупных лейкоцитов, но больше тромбоцитов.
 Вид и форма полностью зависят от степени насыщения гемоглобином.
Вид и форма полностью зависят от степени насыщения гемоглобином.
- Неизмененные эритроциты – сочетаются с лейкоцитурией, формируются в мочевых путях, указывают на наличии камней, полипозных образований, опухолевый распад, некроз ткани при инфаркте почки, возможны при доброкачественной гиперплазии простаты.
- Выщелоченный вид – образуется при потере гемоглобина, отличаются сморщенной или кольцевидной формой, сочетаются с протеинурией при нефротическом синдроме, остром и хроническом течении гломерулонефрита, поражении почек токсинами или ядовитыми веществами.
Процесс выщелачивания эритроцитов не всегда связан с патологией. Он идет, если в пище отсутствуют щелочные компоненты. К таким продуктам относятся гречка, орехи, овощи. В условиях, когда человек переходит на бессолевую диету, заметно исчезает щелочной резерв. Поэтому организм переходит на режим «самообеспечения» и выводит щелочи из собственных клеток.
Можно ли выявить уровень поражения органов мочевыделения?
Установить по анализу мочи диагноз очень сложно, один признак эритроцитурии может быть составляющим в разной комбинации поражения. Практический опыт старых врачей до сих пор с большой вероятностью определяет очаг по трехстаканной пробе.
Пациенту нужно утром помочиться последовательно без перерыва струи в 3 емкости. Каждую порцию исследуют на эритроцитурию.
Заключение строится по следующим вариантам:
- если эритроциты обнаруживают только в первой порции (инициальная гематурия), патологию следует искать в уретре (воспаление, застрявший микролит, опухоль);
- эритроциты повышены в третьей порции (терминальная гематурия) — означает вероятность заболеваний мочевого пузыря воспалительной или опухолевой природы, защемления камня в шейке;
- эритроциты сплошь во всех емкостях (тотальная гематурия) — здесь имеет смысл искать патологию почек или мочеточников.
Как проводится диагностика эритроцитурии?
Врачи обращают внимание на сочетание макрогематурии с дизурическими явлениями.
Подобные признаки характерны:
- для геморрагического цистита;
- мочекаменной болезни;
- туберкулеза почек и мочевого пузыря;
- паразитарного воспаления.
Лабораторно гематурию изучают при помощи:
- специальных тестовых полосок на гемоглобин;
- при микроскопии мочевого осадка;
- по методу Нечипоренко (в 1 мл), Амбурже (за 1 минуту).
Для дифференциальной диагностики эритроцитурии проводят:
- анализ мочи (важными могут быть белок, лейкоциты, цилиндры, бактерии, кристаллы солей);
- биохимические тесты крови (как показатель азотистого обмена креатинин, электролитный состав, щелочная фосфатаза);
- иммунологические пробы крови (указывают на роль аутоиммунных процессов при увеличении IgA, криоглобулинов, антинуклеарных антител).
Использование фазово-контрастной микроскопии выявляет отличительные признаки гломерулярной (клубочковой) гематурии от негломерулярной:
- гломерулярная – характеризуется различиями по размерам и форме более, чем в 80% эритроцитарных клеток (дизморфизм), у них имеется надорванность оболочек и неровность контуров;
- негломерулярная – у более 80% клеток размеры и форма одинаковы (изоморфизм);
- смешанная форма.
Для уточнения диагноза пациенту назначают:
- цистоскопическое исследование (позволяет выявить одно- или двухстороннюю гематурию);
- внутривенную экскреторную урографию;
- ультразвуковое исследование почек;
- компьютерную томографию.
Реже применяется ретроградная пиелография, ангиография.
Дифференциальная диагностика
 При дифференциальной диагностике начинают с оценки визуальных похожих изменений мочи.
При дифференциальной диагностике начинают с оценки визуальных похожих изменений мочи.
Следует расспросить пациента об употребляемой пище, лекарственных средствах. У девушек и женщин приходится исключать связь с менструацией или маточными кровотечениями. Особенно важно своевременно выявить маточное кровотечение у беременных. Выделения в мочу из влагалища означают вначале беременности угрозу выкидыша или внематочную беременность (трубную, шейки матки). В это время женщина может еще не знать о наступлении беременности.
В послеродовом периоде по эритроцитурии выявляются маточные кровотечения в связи:
- с пониженным тонусом матки;
- остатками последа;
- нарушенной свертываемостью крови.
Кровянистые выделения из уретры (уретроррагии) сопутствуют травмирующим процедурам (бужированию, цистоскопии, катетеризации мочевого пузыря). Кровь вытекает каплями, не имеет связи с актом мочеиспускания.
Гемоглобинурия — появляется при высвобождении значительного количества гемоглобина после внутрисосудистого гемолиза эритроцитов. При микроскопии самих клеток не обнаруживают. Моча у пациента имеет почти черный цвет, но прозрачна.
Причинами могут быть:
- ошибки в переливании крови;
- гемолитическая анемия;
- массивные ожоги;
- некоторые отравления (сероводород, змеиный яд);
- тяжелые формы дифтерии, скарлатины, тифа.
Миоглобинурия – характерный признак синдрома длительного сдавливания (миоглобин из мышечной ткани идет в кровь, мочу). Блок канальцев миоглобином определяется у пострадавших после пребывания в завалах обломков зданий.
Эритроцитурия всегда имеет значение в диагностике патологии. От правильной трактовки зависит выбор оптимального лечения и жизнь пациента. Прекращение гематурии указывает на положительный прогноз и улучшение состояния мочевыделительной системы.