Попытки заменить инъекции инсулина таблетками начались еще несколько десятилетий назад. Однако до сих пор ни один препарат не вышел на массовое производство. Ученые из Гарвардского университета (США) и Калифорнийского университета в Санта-Барбаре разработали капсулы с инсулином в виде ионной жидкости, которые снижают уровень глюкозы в крови на длительный период. Теперь исследователи хотят получить одобрение на клинические испытания с участием людей.
 В живых организмах постоянно происходит огромное количество химических реакций, которые направлены на поддержание жизни. Совокупность этих реакций принято называть обменом веществ, или метаболизмом. Все химические превращения можно поделить на два типа: реакции, в ходе которых сложные органические вещества расщепляются на более простые, и реакции, в результате которых образуются сложные молекулы из простых.
В живых организмах постоянно происходит огромное количество химических реакций, которые направлены на поддержание жизни. Совокупность этих реакций принято называть обменом веществ, или метаболизмом. Все химические превращения можно поделить на два типа: реакции, в ходе которых сложные органические вещества расщепляются на более простые, и реакции, в результате которых образуются сложные молекулы из простых.
Один из регуляторов обмена веществ — белковый гормон инсулин (рис. 1), основная функция которого — снижение уровня глюкозы в крови. Инсулин запускает механизм поглощения глюкозы клетками, связываясь с рецепторами на их поверхности. Позже, эта глюкоза будет использоваться клетками по назначению. Например, в процессе гликолиза из одной молекулы глюкозы получится две молекулы пировиноградной кислоты. Также инсулин способен запустить процесс образования жиров из глюкозы в специальных жировых клетках — адипоцитах (G. Dimitriadis et al., 2011. Insulin effects in muscle and adipose tissue).
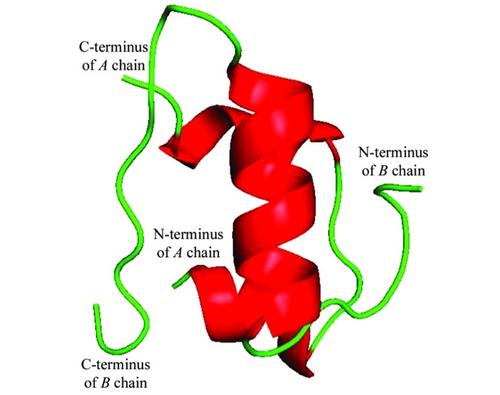
Инсулин синтезируется бета-клетками — особыми клетками, расположенными в поджелудочной железе. Строение инсулина очень простое: 51 аминокислота образует две полипептидые цепи — A и B. A-цепь содержит 21 аминокислотный остаток, а в B-цепи таких остатков 30.
Про этот гормон можно смело сказать «мал, да удал», поскольку инсулин, один из самых маленьких среди белковых гормонов по размеру и количеству аминокислот, участвует в большом количестве процессов в организме (для сравнения: гормон роста — соматотропин — имеет в своем составе 191 аминокислоту, а гормон передней доли гипофиза пролактин — 199 аминокислот). Один из этих процессов всем очень хорошо известен: инсулин способен снижать количество глюкозы в крови. Дело в том, что большое количество сахара в крови чревато последствиями: излишний сахар может гликозилировать белки крови, например гемоглобин, из-за чего гемоглобин начинает хуже выполнять свои функции, то есть хуже транспортировать кислород и углекислый газ. При повышенном сахаре также изменяется вязкость крови.
Ну и чтобы читатель окончательно убедился, что повышенный сахар в крови — это плохо, предлагаю поискать в интернете выражение «диабетическая стопа». Мы постоянно получаем микроповреждения на стопе. При неконтролируемом сахарном диабете нарушается целостность сосудов конечностей, а чувствительность в этих зонах уменьшается. Что мы имеем на выходе? В микроповреждениях скапливается небольшое количество крови. И если обычную кровь бактерии не очень любят, так как там полно клеток, которые их убивают, то в ситуации со сладкой кровью ситуация меняется. В итоге мы получаем раны на ступнях, которые кишат бактериями, а так как чувствительность уменьшилась — человек даже не чувствует болевых ощущений.
Как же инсулин снижает количество глюкозы в крови? Вместе с кровью инсулин и глюкоза приходят к различным клеткам наших органов. Далее, гормон связывается с рецепторами на поверхности мембраны клеток. Это связывание запускает работуглюкозных транспортеров — большой группы мембранных белков, задача которых — перенести глюкозу через мембрану из внешнего пространства внутрь клетки. Также инсулин активирует превращение сладкой мономерной глюкозы в гликоген. Гликоген — это полимерная молекула, которая состоит из связанных между собой остатков глюкозы. Новое строение — новые свойства. Полимерная молекула несладкая и нерастворима в воде, а значит, не влияет на химические реакции, которые происходят вокруг. Полисахарид может спокойно лежать в сторонке до лучших времен. Именно в форме гликогена глюкоза долгое время хранится в организме, создавая запас на будущее. По аналогии с крахмалом у растений, гликоген может образовывать гранулы в цитоплазме. Как только клетке понадобится энергия, а свободной глюкозы не окажется «под рукой», связи в полисахариде разрежут ферменты и появится мономер.
При нарушениях в работе инсулиновой системы развивается сахарный диабет — хроническое заболевание эндокринной системы. Есть два типа сахарного диабета:
1-й тип: поджелудочная железа вырабатывает недостаточное количество инсулина;
2-й тип: взаимодействие клеток организма с инсулином нарушено (подробнее о диабете 2-го типа вы можете прочитать в новости Микрофлора кишечника влияет на предрасположенность к аутоиммунным заболеваниям, «Элементы», 24.04.2013).
Патологии в углеводном обмене представляют серьезную проблему современности. Количество больных сахарным диабетом растет каждый год. По данным ВОЗ, число людей с диабетом возросло со 108 миллионов в 1980 году до 422 миллионов в 2014-м. Только за 2015 год диабет унес жизни около 1,6 миллионов человек; для сравнения, в том же году в ДТП погибло примерно 1,3 миллионов человек (см.: 10 ведущих причин смерти в мире).
Примерно 10–15% случаев сахарного диабета — то есть примерно 40 миллионов человек по всему миру — приходятся на диабет 1-го типа. Как уже говорилось, диабет 1-го типа возникает тогда, когда поджелудочная железа вырабатывает недостаточно инсулина. Это происходит из-за гибели бета-клеток поджелудочной железы. Причиной могут быть стресс, вирусные инфекции и аутоиммунные нарушения (которые возникают в том случае, когда иммунная система начинает воспринимать свои собственные клетки как врага и просто уничтожает их). Единственный выход для больных диабетом 1-го типа —пожизненные инъекции инсулина и соблюдение специальной диеты (при диабете 2-го типа достаточно просто соблюдать диету, потому что инсулин есть, но его требуется больше, чтобы клетки на него отреагировали).
Если снижать количество углеводов в рационе, остается больше инсулина для воздействия на клетки. Для диабетиков разработаны специальные таблицы (рис. 2), благодаря которым они подсчитывают необходимое количество инсулина для инъекций. Диетологами была предложена единица измерения — хлебная единица, или ХЕ. Одна ХЕ — это примерно 10-12 грамм усвояемых углеводов; например, один кусок белого хлеба весом 20 г — это одна хлебная единица. Сейчас уже существуют мобильные приложения, которые облегчают подсчет.

Количество инсулина рассчитывается врачом индивидуально, однако больному важно соблюдать диету: если он употребил углеводов больше или меньше нормы, то сам может скорректировать количество инсулина. Когда доза инсулина подсчитана, необходимо сделать инъекцию. Укол делается в кожную складку, так чтобы инсулин оказался в жировой клетчатке (рис. 3), откуда он постепенно переместится в кровь.

Места для инъекций могут быть различными: живот, бедро, плечо и т. д. Однако, надо учитывать, что скорость всасывания инсулина в разных местах разная (рис. 4).

Но где взять инсулин для инъекций? В начале XX века для этого использовался коровий инсулин, который отличается от человеческого на несколько аминокислот, но тем не менее способен снижать уровень глюкозы в крови. (подробнее об этом открытии см.: История одной молекулы). С развитием генной инженерии коровий инсулин был заменен человеческим, который синтезируется кишечной палочкой или дрожжами. Если коротко, то ген человеческого инсулина вставляют в ДНК E. coli или дрожжей. Методом селекции отбираются те клетки, в которые ген удачно встроился. Затем их выращивают на питательной среде, они размножаются, спокойно и неприхотливо помимо своих белков синтезируют человеческий инсулин. В конечном итоге клетки разрушают, а полученную смесь очищают. Человеческий инсулин готов! Такой способ получения используется и в наши дни. (подробнее о том, как переносят гены, см.: «Редакторы геномов». От «цинковых пальцев» до CRISPR).
И хотя проблема с получением инсулина для инъекций была решена, такая терапия не всегда бывает удачной: больные могут пропускать уколы из-за боязни игл или болевых ощущений во время введение шприца, особенно если речь идет о детях. Кроме того, если неправильно рассчитать необходимое количество инсулина и ввести значительно больше, может наблюдаться гипогликемия — состояние, когда количество глюкозы в крови снижается до критического (ниже 2,2–2,8 ммоль/л). В этом состоянии у человека начинается тремор, повышается давление, наблюдается общая слабость и нарушение сознания. Самый плохой исход — кома и даже смерть. Именно поэтому поиск альтернативного пути доставки инсулина является актуальной проблемой.
Выходом из положения было бы употребление инсулина перорально (через рот). Однако, желудочно-кишечный тракт является барьером для такой доставки: соляная кислота в желудке денатурирует белковые молекулы, ферменты в кишечнике расщепляют белки до аминокислот, а эпителиальные клетки, из которых состоят ворсинки тонкой кишки, всасывают только небольшие молекулы. Помимо этого, ворсинки покрыты слоем слизи, затрудняющий всасывание.
Исследователи из Гарвардского университета (США) и Калифорнийского университета в Санта-Барбаре разработали на основе ионной жидкости препарат для доставки инсулина через желудочно-кишечный тракт, который сможет помочь больным диабетом 1-го типа.
Что такое ионная жидкость и для чего она нужна?
Белковые молекулы не особенно стабильны: им нужны определенные условия, чтобы они не сворачивались в неправильные формы. При нарушении условий хранения белок может стать неактивным. И тут на помощь приходит ионная жидкость, которую последнее время часто используют в качестве растворителя. Как можно догадаться из названия, ионные жидкости состоят из ионов: катионов и анионов. По сути, это соли в жидком состоянии. Комплекс лекарства с ионной жидкостью делает его хорошо растворимым в воде и позволяет ему оставаться в одной и той же активной форме. Так как инсулин является белком, в своей работе ученые смешивали инсулин в ионной жидкости, состоящей из холина и герановой кислоты (см. Geranic acid), рис. 5 — эти ингредиенты, по мнению Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (Food and Drug Administration), безопасны для людей. Этот состав уже успел хорошо себя зарекомендовать: в предыдущих исследованиях этой же научной группы было показано, что именно комплекс холин — герановая кислота улучшает проникновение лекарства в кожу почти в 5 раз (M. Zakrewsky et al., 2014. Ionic liquids as a class of materials for transdermal delivery and pathogen neutralization) Ворсинки кишечника, так же как и кожа, состоят из эпителиальной ткани, поэтому было принято решение разработать препарат для перорального приема на основе ионной жидкости.

Для преодоления первого препятствия — кислой среды желудка — препарат из инсулина в ионной жидкости был помещен в капсулу с кислостойким покрытием (рис. 6), которое уже давно используется в фармакологии. Такое покрытие растворяется, когда капсула попадает в щелочную среду кишечника, в результате чего ионная жидкость и инсулин высвобождаются.

Как уже говорилось ранее, следующее препятствие — ферменты в кишечнике, которые расщепляют белковые молекулы. Оказалось, что ионная жидкость защищает инсулин от действия ферментов, что позволяет молекуле инсулина оставаться в неизменном виде. Помимо этого, комплекс холин — герановая кислота способен разжижать слизь кишечника, тем самым облегчая всасывание препарата.
Последний барьером являются сами эпителиальные клетки кишечника. Дело в том, что эти клетки выполняют транспортную и барьерную функцию, поэтому они способны пропускать одни вещества и задерживать другие. Выборочную проницаемость обеспечивают мембраны клеток, в которые встроены белки, пропускающие определенные молекулы. Например, аминокислоты переносятся через белки-транспортеры. В присутствие ионов натрия аминокислота связывается с белком, тот изменяет свою форму и пропускает молекулу внутрь. Для каждого вида молекул существуют свои транспортные белки. Нет белка — нет транспорта. Для инсулина в тонком кишечнике нет таких белков, потому что в норме он попадает из поджелудочной железы сразу в кровоток. Однако, между клетками есть небольшие промежутки, через которые осуществляется так называемый парацеллюлярный транспорт (см. Paracellular transport). Как правило, такой проход открыт для ионов и гидрофильных молекул, но не для таких крупных молекул, как инсулин. Однако ионная жидкость делает весь комплекс гидрофильным, поэтому молекула легко проходит и через этот барьер. Пройдя через слой клеток, инсулин попадает в кровь.
Как отмечают сами исследователи, их подход подобен швейцарскому ножу, где у одного лекарства есть все инструменты для устранения каждого из препятствий.
Еще одним явным плюсом этого препарат является то, что его изготовление не требует много вложений, а лекарство достаточно стабильно и может храниться при комнатной температуре в течение двух месяцев — это значительно больше сроков хранения инсулина для инъекций. Чтобы проверить, меняется ли форма белка при длительном нахождении в ионной жидкости, ученые хранили образцы препарата при комнатной температуре и при температуре 4C. На протяжение четырех месяцев с помощью метода спектроскопии кругового дихроизма сравнивались свежеприготовленные образцы и те, которые хранились. Всё это время структура инсулина оставалась неизменной (рис. 7).

Биологическую активность препарата проверяли на самцах крыс: им делали инъекции с образцами с разным сроком хранения, а затем проверяли уровень глюкозы в крови. Никакой разницы не наблюдалось. Также исследователи проверили эффективность перорального приема. Готовые 9-дюймовые капсулы давали крысам и измеряли уровень глюкозы в их крови. Через два часа после приема капсулы уровень глюкозы снизился на 38%, а спустя 10 часов снизился на 45%.
Чтобы удостовериться, что капсулы с ионной жидкостью биосовместимы с тканями тонкого кишечника, были приготовлены гистологические препараты. Крыс, которые получали капсулы, вскрыли, изъяли тонкий кишечник и приготовили серию срезов. Срезы были окрашены гематоксилином и эозином — классическим красителем для гистологических препаратов. (см. Окраска гематоксилином и эозином). Изменений в морфологии кишечника не было, а ворсинки были обнаружены на всех срезах.
На этом плюсы не заканчиваются. Исследователи отмечают, что именно пероральная доставка, в отличие от инъекций, имитирует физиологический путь инсулина. В организме инсулин из поджелудочной железы переносится через воротную вену в печень, где примерно 80% гормона удерживается и только оставшаяся часть попадает в кровь. Инсулин, введенный подкожно, попадает в кровь неравномерно и с разной скоростью в зависимости от места укола.
Попытки изобрести препарат для доставки инсулина через желудочно-кишечный тракт начались много десятилетий назад. Было разработано несколько стратегий для преодоления препятствий, однако до сегодняшнего дня еще ни один из подходов не позволил создать дешевое и не токсичное лекарство, справляющееся со всеми препятствиями. Например, австрийские ученые предложили комплекс, в состав которого входят белки, останавливающие действие ферментов в кишечнике. (A. H. Krauland et al., 2004. Oral insulin delivery: the potential of thiolated chitosan-insulin tablets on non-diabetic rats). Однако, ингибиторы ферментов могут вызывать побочные эффекты, такие как интоксикация и гипертрофия поджелудочной железы.
Японские ученые предложили таблетку, покрытую тремя оболочками, которая растворяется только в толстом кишечнике, где ферменты, разрушающие белки до аминокислот, уже не так активны. (M. Katsuma et al., 2006. Effects of absorption promoters on insulin absorption through colon-targeted delivery). Однако площадь толстого кишечника меньше, чем толстого, и в нем меньше воды, поэтому он не так хорошо подходит для всасывания лекарственных препаратов.
Многие предложенные лекарства требуют больших затрат на производство или имеют сложную рецептуру. Таким образом, рассмотренный в данной статье препарат является наиболее предпочтительным для массового производства: он эффективен, долго хранится, легок в приготовлении, безопасен и достаточно дешев. Исследователи планируют продолжать работу и надеются получить одобрение на клинические испытания с участием людей.
Источник: Amrita Banerjee, Kelly Ibsen, Tyler Brown, Renwei Chen, Christian Agatemor, and Samir Mitragotri. Ionic liquids for oral insulin delivery // PNAS. June 25, 2018. https://doi.org/10.1073/pnas.1722338115.
Анастасия Пашутова