В большинстве случаев головная боль проявляется не остро и монотонно, возникает время от времени после определенной ситуации: приема спиртных напитков, переохлаждении, недосыпания или физической усталости.
В такой ситуации мы можем нормализовать свое состояние, устранив провоцирующие факторы: отрегулировав режим дня, избавившись от вредных привычек или вылечив простуду.
Однако если резкая головная боль возникает все чаще, проявляется интенсивнее и длится с каждым разом дольше, у человека возникают резонные опасение за состояние своего здоровья.
Провоцирующие факторы и методы избавления
Предлагаем изучить эту информацию, из которой вы узнаете вероятные причины развития болевого синдрома и получите рекомендации специалистов о том, что предпринять, чтобы преодолеть резкую боль в голове.
 Фактор 1. Задний шейный симпатический синдром
Фактор 1. Задний шейный симпатический синдром
Причина. Широко распространен болевой синдром, когда первоначально очаг цефалгии локализуется в шее и затылочном участке. Постепенно жгучая, пульсирующая, резкая головная боль захватывает все иные области и оказывает давление на глаза и в район переносицы. Такой вид боли может быть свидетелем шейной мигрени.
Недуг, именуемый иначе синдром позвоночной артерии, часто сопровождается:
- головокружением,
- тошнотой,
- рвотой.
Также для заболевания характерны:
- звон и шум в ушах,
- ухудшение слуха,
- снижение зрения,
- летающие «мушки»,
- раздвоение предметов.
Некоторые больные отмечают присутствие «комка» в горле, затруднения при глотании. Может возникать приливы жара или чувство озноба.
Способ преодоления. Для вынесения диагноза врачи рекомендуют выполнить исследования:
- рентгенографию шейного отдела позвоночника;
- доплерографию;
- реоэнцефалографию;
- компьютерную томографию шейной области.
Лечением шейной мигрени занимаются неврологи, которую избирают в индивидуальном порядке схему медикаментозной терапии.
Для преодоления недуга врачи используют:
- нестероидные противовоспалительные препараты (например: нурофен);
- медикаменты, улучшающие мозговое кровообращение (например: циннаризин);
- витаминные комплексы, содержащие группу В;
- биогенные стимуляторы тканевого обмена (например: актовегин);
- препараты, стимулирующие метаболизм (например: милдронат);
- миорелаксанты (например: мидокалм);
- анксиолитики (например: фенибут);
- производные пропионовой кислоты (например: кетопрофен).
 Фактор 2. Миогелоза шейного отдела
Фактор 2. Миогелоза шейного отдела
Причина. Заболевание – прямое следствие миозита, возникающее в результате аутоиммунных нарушений, затрагивающих скелетные мышцы. Чаще всего недуг провоцируют вирусные инфекции.
Также миогелоза – отголосок:
- травм,
- переохлаждения организма,
- напряжения скелетной мускулатуры,
- мышечных спазм из-за длительного пребывания в неудобной позе.
Нередко причиной недуга становится психический стресс, при котором одна из защитных реакций организма – напряжение мышц. Помимо резкой головной боли заболевание затрагивает мышечные ткани верхних дыхательных путей и пищевода.
Больной отмечает трудности в проглатывании продуктов, возникновение кашля, появление отдышки. Страдания отягощают дискомфорт в плечевом отделе и головокружения.
Способ преодоления. Терапия миогелозы требует индивидуального и специфического подхода. Целесообразным вариантом лечения резкой головной боли является местное применение мазей с противовоспалительными компонентами (например: диклофенак). Для купирования болевого синдрома используют ненаркотические анальгетики.
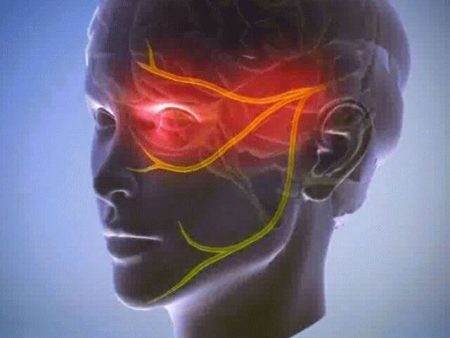 Фактор 3. Невралгия тройничного нерва
Фактор 3. Невралгия тройничного нерва
Причина. Заболевание проявляется кратковременными приступами интенсивной резкой стреляющей, колющей, режущей боли в голове, напоминающей «удар током».
Болевые ощущения локализированы по ходу тройничного нерва. Приступ носит возникающий спонтанный и внезапно прекращающийся характер. Границы распространения боли затрагивают область скул и челюсть.
В большинстве случаев при приступе наблюдаются рефлекторные тонические судороги на одной половине лице и подергивание мышц (тик). Резкая боль в голове настолько сильно выражена, что больные «замирают» в определенной позе, боясь выполнить неосторожное движение.
Способ преодоления. Для устранения болевых пароксизмов прибегают к однократному внутримышечному или внутривенному введению мощных анальгетиков (например: баралгин).
- Неотложными мерами для купирования болевого синдрома является предписание больным транквилизаторов (например: седуксен) и нейролептиков (например: тизерцин).
- При упорном течении заболевания в условиях стационара используют внутримышечные инъекции нейролептика дроперидола в комбинации с опиоидным анальгетиком фентанилом. Уместно одновременное использование противосудорожных препаратов (например: финлепсин).
 Фактор 4. Периодическая офтальмодиния
Фактор 4. Периодическая офтальмодиния
Причина. При заболевании, которое также носит название синдром «уколов и ударов» болевые ощущения схожи с единичными или серийными резкими проколами «льдинкой».
Болезненные уколы имеют четкую локализацию, преимущественно в участках расположения тройничного нерва, особенно в области глаз.
Приступ цефалгии и резкая боль в глазу наблюдаются 2–3 секунды, однако они может «награждать» своим появлением по несколько раз в сутки с непостоянной частотой. Такие болевые ощущения часто возникают у лиц, страдающих мигренью.
Способ преодоления. К сожалению, до настоящего времени в медицинской среде нет единого мнения по поводу лечения периодической офтальмодинии. Результаты некоторых исследований указывают на успешную терапию недуга с помощью активного нестероидного противовоспалительного препарата индометацина. Однако не у всех больных наблюдается положительный терапевтический ответ на это средство, и им приносит облегчение прием комбинированного средства баралгина.
Фактор 5. Гистаминная цефалгия
Причина. Пучковая цефалгия проявляет себя регулярными приступами максимальной по интенсивности боли, локализированной строго на одной стороне лица.
 Резкая боль чаще всего возникает в височной, надбровной области, вокруг глаз и сопровождается симптомами:
Резкая боль чаще всего возникает в височной, надбровной области, вокруг глаз и сопровождается симптомами:
- обильным слезотечением;
- сужением зрачков;
- опущением верхних век;
- отечностью и припухлостями в области глаз;
- ощущением заложенности и выделениями из носа;
- усилением потоотделения из лицевых желез.
Для гистаминной невралгии характерно повторное появление невыносимых серийных болезненных атак в течение суток.
Из-за ярко выраженного сильного болевого синдрома у многих пациентов наблюдается изменение поведения:
- суетливость,
- чрезмерная двигательная активность;
- нередко больной становится крайне раздражительным и агрессивным;
- может возникнуть состояние ажитации с иррациональной и неконтролируемой тревогой, галлюцинациями.
У лиц, страдающих длительное время пучковой цефалгией, становятся внешне заметными изменения, именуемые синдромом «льва и мыши».
Большинство таким больных имеют атлетические фигуры, их кожный покров – утолщенный с обильной сеткой мимических морщин, что напоминает «львиное лицо».
При этом становятся заметны окружающим черты характера:
- скованность,
- застенчивость,
- нерешительность,
- неуверенность в себе,
- пугливость, схожие с «сердцем мышки».
Первые проявления гистаминной цефалгии возникают на фоне резкой смены привычного образа и распорядка жизни:
- изменениям графика работы,
- перелетам в страны с другим часовым поясом,
- вынужденное регулярное недосыпания.
У некоторых больных развитию пучковой ГБ способствует злоупотребление спиртными напитками, прием фармакологических средств: нитроглицерина или медикаментов, содержащих гистамин.
Способ преодоления. Для избавления от боли используют современные средства триптаны (например: суматриптан). Рекомендуют интразальное (в полость носа) введение лидокаина. Базовая терапия представлена фармацевтическими препаратами, которые используются для лечения мигрени.
Вывод
Помимо вышеописанных факторов причиной резкой головной боли могут быть опасные внутричерепные сосудистые нарушения, в частности, субарахноидальное кровоизлияние. Поэтому, что бы ни спровоцировало цефалгию и как быстро ни исчезли неприятные симптомы, необходимо посетить терапевта и невролога.